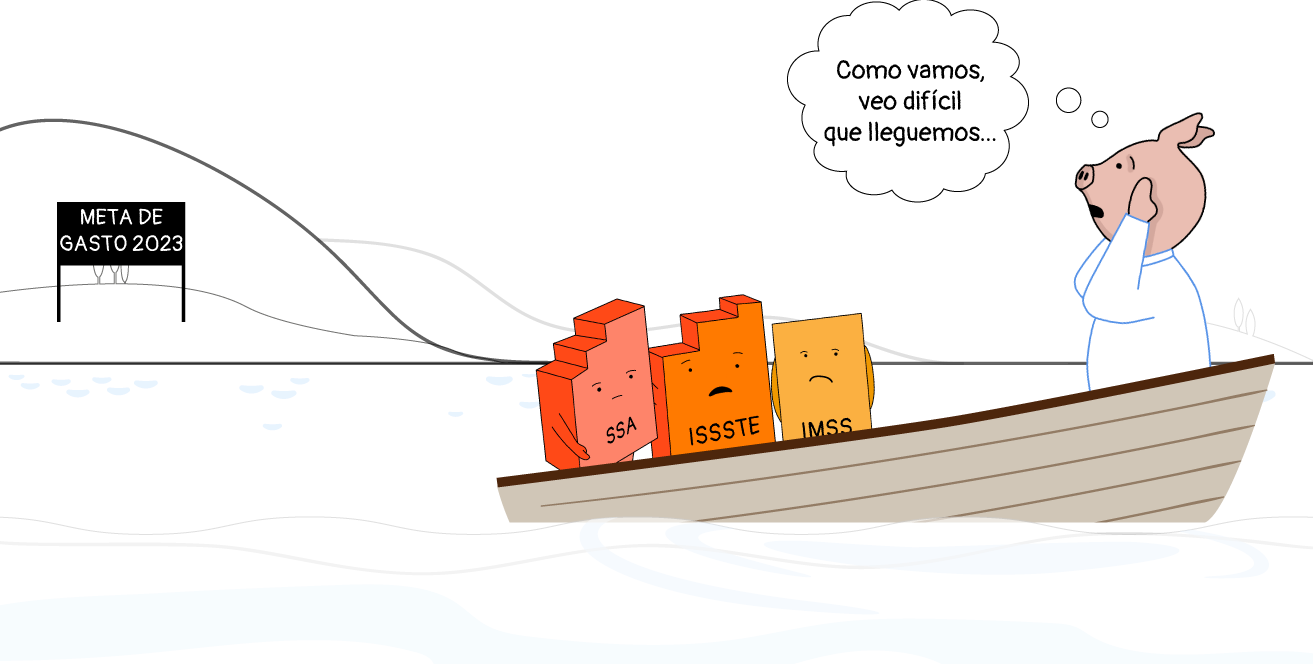
Como explicamos en nuestro Erario Anual de 2023, la combinación de una renta petrolera disminuida, la reducción del DUC, la postergación de pagos a Pemex y el no tan satisfactorio desempeño de los ingresos tributarios provocaron que por primera vez en 20 años los ingresos del Gobierno federal quedaran por debajo de la meta en 2.5% o 133.8 mmdp. Para paliar el déficit, lo usual es realizar ajustes presupuestales. A lo largo del año pasado, esos ajustes se hicieron con una arbitrariedad sin límites, al grado de recortar el gasto en salud como nunca se había hecho, poniendo en riesgo el cumplimiento de este derecho humano.
En efecto, distintas dependencias sufrieron a causa de la austeridad selectiva, pero ningún recorte preocupa más como el sufrido por la Secretaría de Salud: fue de 51.1% (102.5 mmdp) respecto de su gasto aprobado para el año. Aunque la Secretaría de Hacienda argumentó que el ajuste se debió a la transición hacia el IMSS-Bienestar, el gasto adicional asignado a este nuevo instituto no compensa ni de cerca la caída del Insabi.
Aunque las otras dependencias, como IMSS e ISSSTE, cumplieron sus metas presupuestales e incluso tuvieron incrementos, el gasto funcional en salud quedó, en su conjunto, 6.9% o 60 mmdp por debajo de la meta, el mayor recorte registrado en los últimos 20 años. Los efectos se sintieron en el gasto en medicamentos e inversión física, especialmente.
Además, dados el aumento del gasto en salud para las personas con seguridad social y la reducción para los no asegurados, la desigualdad entre sistemas se exacerbó: en 2023 los recursos para las personas aseguradas fueron 79% mayores que los destinados a los que no tienen seguridad formal, la mayor brecha desde 2006. Estos resultados son señales perentorias de la necesidad de mejorar la gobernanza del gasto en salud, para evitar nuevamente recortes discrecionales.
Te relatamos otro difícil capítulo del gasto en salud.
Recorte histórico en salud
En 2023 se prometió el gasto en salud más elevado de la historia, pero a cambio el país obtuvo recortes producto de la austeridad selectiva. Tan así, que tiraron estos recursos al tercer peor nivel del sexenio. En nuestro análisis del Paquete Económico 2023 habíamos advertido que los incrementos aprobados se concentraban principalmente en los sistemas de salud para personas con seguridad social formal. Por ello, la promesa de incremento no lucía del todo atractiva. Pues bien, al cierre del año la realidad fue mucho peor: los recortes se concentraron en los sistemas que atienden a las personas más vulnerables del país.
El gasto funcional en salud en 2023 ascendió a 808 mmdp, un recorte de 3.4% (28 mmdp) frente al ejercido en 2022, aunque superior en 11.1% (80 mmdp) frente a 2018. Con este resultado se rompió la tendencia de incrementos anuales de los últimos tres años: en 2020 se registró un aumento de 8.9%; en 2021, de 2.8%, y en 2022, de 3.2%.
La razón del retroceso radica en que los distintos sistemas del Sector Público federal dejaron de gastar, en su conjunto, 6.9% o 60 mmdp de los 868.1 mmdp aprobados para el año. Se trata del mayor recorte al gasto en salud registrado en los últimos 20 años, tanto en porcentaje como en magnitud total. El segundo recorte de mayor importancia en las últimas dos décadas fue en 2014, cuando se dejaron de gastar 2.9% (21.2 mmdp). Para ponerlo en perspectiva: el ‘tijeretazo’ presupuestal de 2023 fue más del doble del máximo registrado anteriormente.
En sentido estricto, en lo que va del sexenio sólo en 2019 y 2023 se incumplió el gasto general en salud aprobado. Sin embargo, como lo explicamos en nuestro análisis anual del gasto en salud de 2022, en 2020, 2021 y 2022 también se subejerció el gasto en la materia, pero los recortes fueron disimulados mediante transferencias a fideicomisos. Lo extraño es que en 2023 la Secretaría de Hacienda omitió esta estrategia, como explicaremos más adelante.
Por dependencia, los recortes se concentraron principalmente en la Secretaría de Salud. En 2023 esta Secretaría ejerció 98 mmdp en recursos clasificados en la función salud, 46.9% (86.8 mmdp) menos que en 2022 o 34.5% (51.6 mmdp) menos que en 2018. La razón es que se dejaron de erogar 51.1% (102.5 mmdp) de los recursos anuales aprobados para el año. Según el Informe de Finanzas Públicas de la Secretaría de Hacienda, este recorte se debió a la “resectorización” de recursos del Insabi hacia el IMSS-Bienestar. No obstante, el nuevo órgano descentralizado gastó sólo 48.1 mmdp, lo que es menos de la mitad del subejercicio de la SSA. Profundizaremos sobre la transición del Insabi al IMSS-Bienestar más adelante.
En segundo lugar, el ISSSTE tuvo una ligera caída de 3.7% (3 mmdp), al ejercer 80 mmdp de recursos enfocados a la salud. Esta reducción ya estaba presupuestada, pues la institución encargada de dar atención médica a los trabajadores del Estado cumplió con el gasto aprobado para el año.
Se destaca también una caída en el Ramo 19 –Aportaciones para la Seguridad Social–, el cual ejerció 29 mmdp, 5.4% (1.6 mmdp) menos que en 2022 o 51.8% (31 mmdp) menos respecto del programa. Este recorte se debió a que dejó de gastar por completo recursos que tenía por concepto de inversiones financieras, como explicaremos en breve. Asimismo, la Sedena gastó 8 mmdp, 12.8% (1.1 mmdp) menos que en 2022, pero cumplió con su calendario aprobado.
Entre los ramos ganadores, el IMSS ejerció 418 mmdp, 3.4% (13.8 mmdp) más que en 2022, y alcanzó un nuevo máximo histórico, lo cual es positivo para la población asegurada. Asimismo, frente al programa anual tuvo un superávit de 5.6% (22.2 mmdp). Finalmente, se destacan transferencias por 123 mmdp al Fondo de Aportaciones para los Servicios de Salud (FASSA), 1.8% (2 mmdp) más que en 2022 o 2.9% (3.4 mmdp) más que en 2018. Aunque este fondo presenta un desempeño positivo en el sexenio, hay que notar que difícilmente igualará el aumento de 9.9% en el sexenio de Peña Nieto o 26.3% de Calderón.
Como adelantamos, un hecho destacable, y que explica el subejercicio en salud de 2023, es que por segundo año consecutivo se dejaron de gastar recursos etiquetados como inversiones financieras. En nuestro análisis del Presupuesto en Salud 2023 y 2024 advertimos que la Secretaría de Hacienda había comenzado a inflar el presupuesto en salud mediante estas partidas opacas con destino incierto.
¿Y qué es peor que hacer pasar estas partidas por gasto en salud? No usarlas para nada. En 2022 se aprobaron 35.1 mmdp por concepto de transferencias financieras, pero no se ejercieron recursos. En 2023 se aprobaron 69.9 mmdp en estas partidas para el Ramo 19, la SSA y el ISSSTE, pero tampoco se ejercieron. De hecho, el 50% del gasto del Ramo 19 en Salud aprobado provenía de transferencias financieras. Para 2024 identificamos el mismo esquema, pues se aprobaron 63.6 mmdp, por lo que es probable que tengamos en puerta un nuevo subejercicio.
Como porcentaje del PIB, el gasto en salud de 2023 representó sólo 2.5%, un nivel similar al de 2010 y muy por debajo del 6% que recomienda la Organización Mundial de la Salud (OMS). Asimismo, como porcentaje del gasto total, el de salud abarcó el 9.9%, el segundo nivel más bajo del sexenio junto al de 2019, y similar a lo logrado en 2007 (9.2%). Estos dos indicadores demuestran que el gasto en salud en el actual gobierno ha perdido importancia.
Personas con y sin seguridad social
Como decimos, el retroceso en el gasto en salud de 2023 se concentró en los sistemas que atienden a la población sin seguridad social formal, lo que nos hace inferir que la gobernanza de dichos sistemas es poco eficiente.
Conviene recordar nuestra clasificación del gasto en salud entre diferentes sistemas:
- El gasto para las personas sin seguridad social se refiere a los recursos de la Secretaría de Salud, el Fondo de Aportaciones para los Servicios de Salud (FASSA), el programa IMSS-Bienestar del Ramo 19 (antes IMSS-Prospera) y los recursos del órgano descentralizado IMSS-Bienestar dentro del Ramo 47.
- El gasto de personas con seguridad social se refiere a los recursos del IMSS, ISSSTE, Sedena, Marina y el Ramo 19, sin contar el programa IMSS-Bienestar. De forma oficial, el gasto de Pemex no se contabiliza, pues su programa de Servicios Médicos no está catalogado como gasto en salud, pero debe considerarse.
En 2023 el gasto conjunto en salud para personas sin seguridad social ascendió a 289 mmdp, 11.4% (37 mmdp) menos que en 2022 o 2% (4 mmdp) mayor que el de 2018, pero 3.3% (10 mmdp) menos al promedio del sexenio pasado. Para decirlo claro: el gasto en salud para la población no asegurada no ha mejorado en décadas.
El retroceso en estos sistemas significa una caída histórica, pues en los últimos 20 años la única ocasión en que se observó una reducción anual sustancial en esta clasificación fue de 2017 a 2018, por 6.3% o 19 mmdp. Como explicamos anteriormente, la reducción de 2022 a 2023 se debió al desplome del gasto de la SSA por 86.8 mmdp, el cual no fue compensado por el ejercicio adicional del organismo IMSS-Bienestar (+48 mmdp) y las transferencias al FASSA (+2-2 mmdp).
Una forma más dramática de verlo: en 2023 se aprobaron 342 mmdp para los sistemas que atienden a las personas no aseguradas, el mayor presupuesto de la historia, pero se dejaron de gastar el 15% (53 mmdp), el mayor recorte en 20 años. Los recortes nos alertan de tres problemas: 1. el Gobierno está dispuesto a empeñar el gasto en salud con tal de equilibrar los balances presupuestarios; 2 la gobernanza del gasto en salud dependiente del Poder Ejecutivo es muy débil, y no existen contrapesos institucionales en el Congreso ante recortes, y 3. la transición del Insabi hacia el IMSS-Bienestar no garantiza una mejora en el monto y ejercicio de los recursos en salud.
En la clasificación del gasto para personas con seguridad social formal se alcanzaron los 519 mmdp, un incremento de 1.8% (9 mmdp) frente a 2022, o de 16% (74 mmdp) frente a 2018. Como mencionamos anteriormente, este crecimiento se debió a una expansión del gasto del IMSS por 13.8 mmdp frente a 2022 y de la Semar por 0.3 mmdp, lo que compensó la caída de 3 mmdp del ISSSTE y de 1.1 mmdp de la Sedena.
Hay que notar que desde el último año del sexenio pasado se ha mantenido un crecimiento constante en los recursos en salud para las personas aseguradas. Con el desempeño logrado hasta la fecha, ya se superó sobradamente el crecimiento acumulado logrado en el sexenio de Peña Nieto (5%), pero será difícil que se iguale el crecimiento logrado en el de Calderón (26%), o la expansión de 28% lograda en tiempos de Fox, ya que en la última década nunca se ha registrado un incremento anual de más de 6%. De forma contrastante, el gasto para personas no aseguradas reporta un aumento en el sexenio de sólo 2%, muy inferior a lo logrado con Fox (+80%) o Calderón (+68%). Peña Nieto heredó una caída del 6% en su mandato.
La mejora constante del gasto conjunto en salud para las personas aseguradas se debe claramente a la gobernanza de los sistemas de seguridad social, versus la de los programas para personas sin seguridad social, las más marginadas. En el caso de los primeros, el Poder Ejecutivo no tiene el control absoluto de su presupuesto (de entrada, el financiamiento es tripartito: empleador, empleado y Gobierno). En el segundo caso sí tiene el control, porque estos programas dependen de la Secretaría de Salud de las entidades no sectorizadas (IMSS-Bienestar), las cuales son parte de la administración centralizada, y Hacienda tiene control presupuestario directo de su presupuesto. Esta gobernanza le permite al Ejecutivo hacer recortes con mayor facilidad, a pesar de que van en contra de lo que establece la Constitución, pues la Cámara de Diputados es la única instancia facultada para aprobar modificaciones al gasto.
El incremento en el gasto en salud para las personas con seguridad social y la reducción para las no aseguradas no hicieron más que exacerbar la desigualdad entre sistemas: en 2023 los recursos para las primeras fueron 79% superiores, la mayor brecha desde 2006. Esto no es sólo un dato: es el camino por el que se estrecha el acceso a la salud en sectores de por sí marginados, orillados a asumir mayores gastos de bolsillo en atención médica, lo que acentúa su pobreza. En suma, es un retroceso para la justicia e igualdad social.
Hay que notar que el ensanchamiento de la brecha entre sistemas no es un fenómeno del actual sexenio: en 2013 el gasto en salud para las personas aseguradas fue sólo 34% mayor al de las no aseguradas, la menor distancia registrada. No obstante, en el sexenio de Peña Nieto se aplicaron medidas de austeridad que tiraron el gasto en salud de la SSA, mientras que el IMSS e ISSSTE siguieron con aumentos presupuestales. En el actual Gobierno simplemente se ha agravado la tendencia.
La ampliación de la brecha ha tenido otro efecto: que el gasto por persona se deteriore aún más. En 2023, la población objetivo del Insabi/IMSS-Bienestar ascendió a 71 millones de personas, por lo que su gasto per cápita llegó a 1,581 pesos, 26% (561 pesos) menos que en 2022, y el peor monto de los últimos 10 años. El retroceso frente a 2013 es incluso mayor, de 35% (840 pesos), ya que en aquel año los afiliados del Seguro Popular fueron 55.6 millones. O sea, había más presupuesto para menos personas. Como hemos señalado, con la transición del Seguro Popular al Insabi, se perdió la presupuestación basada en el número de afiliados, lo que redujo el gasto per cápita.
Pese al incremento presupuestal constante en los sistemas de salud para personas con seguridad social, su gasto per cápita se ha venido reduciendo, pues el número de derechohabientes ha crecido con mayor ritmo. El IMSS pasó de 54.9 millones de derechohabientes en 2011 a 75.5 millones en 2023, un aumento de 38% (20 millones de personas). En el mismo periodo, el presupuesto aumentó en 34% (105 mmdp). Como consecuencia, el presupuesto per cápita pasó de 5,694 pesos a 5,533, una caída de 3% (161 pesos). De todas formas, dicho gasto por persona es 250% mayor al del Insabi/IMSS-Bienestar.
Por su parte, los derechohabientes del ISSSTE pasaron de 12.2 millones en 2011 a 13.7 millones en 2023, un aumento de 13% (1.5 millones), pero su presupuesto cayó 2% (1.7 mmdp) en dicho periodo. Así, su presupuesto per cápita se deterioró de 6,709 pesos a 5,837 pesos, una caída de 13% (872 pesos).
Hay que decirlo claro: si bien hemos subrayado que la mejor gobernanza del gasto en los sistemas para personas aseguradas ha propiciado un aumento constante en su gasto, dicho incremento no ha sido suficiente para aumentar o incluso mantener el presupuesto por derechohabiente, lo que limita las mejoras en la atención de estos institutos. También existe una tarea pendiente en este sector, presupuestalmente hablando.
Nuevo tropiezo en la transición del Insabi al IMSS-Bienestar
La entrada en operación en 2023 del órgano desconcentrado IMSS-Bienestar sumó una dificultad más en el cumplimiento de la promesa de garantizar el derecho humano a la salud. En su último año de operación, el Insabi gastó 43.5 mmdp, una caída de 63.9% (77 mmdp) frente a 2022, o 59% (63.3 mmdp) menos de lo aprobado en 2023. Dicho recorte se debió al proceso de transición, pero el gasto adicional por 48 mmdp del nuevo órgano desconcentrado IMSS-Bienestar no logró compensar la caída, por lo que los usuarios salieron perdiendo.
La larga fila de tropiezos va diluyendo la esperanza de que el IMSS-Bienestar mejore la atención en salud respecto de lo logrado por el Insabi. Vale la pena hacer un breve repaso:
En marzo de 2022, tan sólo dos años después de la desaparición del Seguro Popular, el Gobierno federal anunció la desaparición del Insabi y la transición hacia el IMSS-Bienestar. Desde ese mismo mes advertimos que las capacidades del programa IMSS-Bienestar eran mínimas, a causa de años de estancamiento presupuestal, por lo que la transición requería más que una simple ‘pintura de fachada’: necesitaría un incremento sustancial del gasto y una mejora de la gobernanza.
Posteriormente, en nuestro análisis del Presupuesto en Salud 2023, alertamos que no se estaban contemplando recursos para la creación de un nuevo ente llamado IMSS-Bienestar, además de que había pocas posibilidades de una transición exitosa entre sistemas, debido a la reducción conjunta del presupuesto del Insabi y del Programa IMSS-Bienestar del Ramo 19.
Ya en abril de 2023, cuando la Cámara de Diputados modificó la Ley General de Salud (LGS) para crear el nuevo órgano descentralizado llamado Servicios de Salud del Instituto Mexicano del Seguro Social para el Bienestar (IMSS-Bienestar), identificamos que en materia presupuestal la nueva legislación no era prometedora, debido a que no se recuperaba la vinculación per cápita del presupuesto del Seguro Popular. El 29 de mayo de ese año se publicó en el DOF[1] el decreto que estableció en los artículos transitorios un plazo de 180 días para que la Secretaría de Salud transfiera los servicios de salud al IMSS-Bienestar o a la Secretaría de Salud; es decir, que tuvimos que esperar hasta finales de agosto para ver las luces del nuevo proyecto.
En nuestro análisis del gasto en salud al segundo trimestre de 2023 (antes del inicio oficial del órgano IMSS-Bienestar) advertimos una caída de más de 15% del gasto del Insabi, lo que anticipaba una caída anual del gasto, salvo que el nuevo órgano desconcentrado acelerara su ejecución de recursos una vez entrado en operaciones. Posteriormente, al 3T de 2023, cuando se comenzaron a registrar gastos del órgano descentralizado IMSS-Bienestar, identificamos que esos nuevos recursos no habían compensado los recortes al Insabi, pues el gasto conjunto de estos institutos era 14% (10.3 mmdp) menor al programado a septiembre.
Al cierre del año la situación prácticamente no mejoró: el gasto del Insabi, del programa IMSS-Bienestar del Ramo 19 y del nuevo órgano IMSS-Bienestar sumó 112.3 mmdp, una caída de 20.9% (29.7 mmdp) frente a 2022 o 10.7% (13.3 mmdp) frente a 2018, cuando existía el Seguro Popular. Además, con todo y los recursos adicionales erogados por el órgano IMSS-Bienestar, se dejaron de gastar 12% (15.2 mmdp) aprobados por la Cámara de Diputados.
Para este año (2024) se aprobó un presupuesto de 127 mmdp para el IMSS-Bienestar, un 13.7% (15 mmdp) más que el Insabi en 2023, pero inferior a lo logrado por el Seguro Popular en 2013. Como dicta la tendencia, este presupuesto podría incumplirse, además de que se mantiene la posibilidad de simular el gasto, como explicamos en nuestro análisis del Presupuesto en Salud 2024.
De vuelta a lo ocurrido en 2023, el mayor recorte en el Insabi se centró en el programa Atención a la Salud y Medicamentos Gratuitos: 33% (33.7 mmdp) frente a 2022, para alcanzar un gasto anual de 69.6 mmdp, el menor desde su creación en 2020. Asimismo, el programa de Atención a la Salud erogó 10 mmdp, 39% (6.2 mmdp) menos que en 2022, o 48% (9.2 mmdp) menos respecto del programa. Aunque su nombre es similar, el primero se enfocaba en cumplir las transferencias en salud para las entidades federativas, así como nutrir al Fonsabi y el segundo en atención médica directa.
En contraparte, con la creación del IMSS-Bienestar se registró un nuevo programa en salud: Atención a la Salud para las Personas sin Seguridad Social, el cual erogó 9.2 mmdp, exactamente lo que no se gastó del programa de Atención a la Salud del Insabi. Sin embargo, no se compensó el presupuesto no gastado del programa de Atención a la Salud y Medicamentos Gratuitos. Cabe aclarar que el nuevo programa del IMSS-Bienestar suple a los dos mencionados del Insabi.
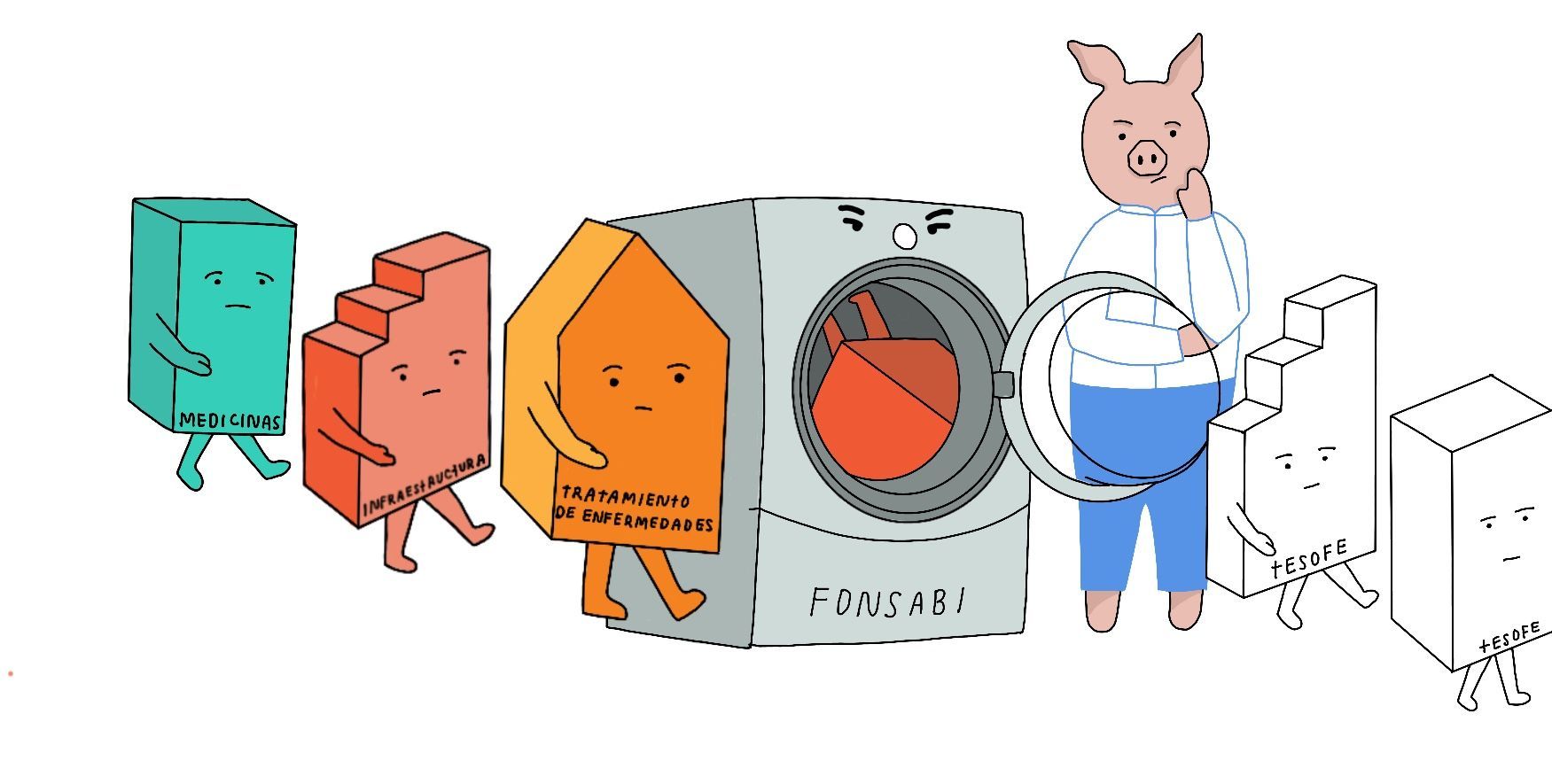
Una última consideración sobre el ejercicio de recursos del Insabi y del órgano IMSS-Bienestar: las transferencias a fideicomisos en 2023 se desplomaron respecto de los últimos años. En conjunto, tan sólo se transfirieron 12.8 mmdp al Fonsabi, 72.6% (33.8 mmdp) menos que en 2022. Esta reducción rompe la tendencia observada desde 2020: la Secretaría de Salud disimulaba subejercicios al transferir miles de millones al Fonsabi, para luego mandar ese dinero a la Tesofe, como explicamos en nuestro artículo ”El ocaso del Fonsabi”.
De 2020 a 2022 entre el 33% y el 42% del gasto ejercido por el Insabi y el Programa IMSS-Bienestar del Ramo 19 correspondió a transferencias a fideicomisos, los cuales promediaron 54.2 mmdp en esos tres años. Sin embargo, en 2023 sólo el 11% del gasto en salud de los entes mencionados, más el nuevo órgano IMSS-Bienestar, correspondió a tales transferencias. De haber cumplido con la tendencia pasada, el total gastado de los tres entes habría superado lo observado en 2022 (con el riesgo de simulación del mencionado, claro está).
¿Por qué la Secretaría de Hacienda en conjunto con la Secretaría de Salud y el IMSS-Bienestar dejaron pasar esta ‘oportunidad’ de simular el subejercicio en salud? ¿Tuvo algo que ver el hallazgo y la denuncia del hecho? Quizá la Secretaría de Hacienda simplemente no quiso desembolsar más recursos en 2023 (aunque los podría recuperar luego en 2024, con transferencias del Fonsabi a la Tesofe) para limitar el deterioro del déficit público. Ya sea para evitar el oprobio social o las alertas por parte del sector financiero, su falta de transparencia es palmaria.
El deterioro en el resto de la SSA
La eliminación del Insabi no es el único factor que explica el colapso del gasto de la Secretaría de Salud en 2023; buena parte de sus centros y hospitales presentaron graves reducciones frente a años recientes o recortes respecto de lo aprobado.
El caso más destacable es el Centro Nacional para la Salud de la Infancia y la Adolescencia. Este centro es el encargado de gestionar el Programa Nacional de Vacunación, el cual tenía recursos aprobados en 2023 por 14 mmdp, de los cuales se gastaron sólo 2.9 mmdp, un subejercicio de 79% o 11 mmdp. No es la primera vez que se incumple gravemente el gasto asignado al programa, pues en 2022 se dejó de ejecutar el 75% (24 mmdp) de los 32 mmdp aprobados. Para 2024 se aprobaron 14 mmdp (un monto similar a lo aprobado en 2023), por lo que posiblemente veremos nuevos subejercicios. Este resultado empujó al gasto del Centro Nacional para la Salud de la Infancia y la Adolescencia a los 3 mmdp, 63% (5 mmdp) menos que en 2022, y el peor monto desde 2014.
También llama la atención lo que sucedió en el Instituto Nacional de Cancerología (Incan), el cual erogó 2 mmdp, una reducción de 16% (297 mdp) frente a 2022, o un recorte de 10% (222 mdp) frente al presupuesto aprobado. De esta forma, el gasto del Incan retrocedió a niveles no observados desde 2011.
Por su parte, el Centro Nacional de Equidad de Género y Salud Reproductiva (CNEGSR) agudizó su desplome presupuestal, observado desde 2019. El objetivo de este centro es promover la planificación familiar y el uso de anticonceptivos para mejorar la salud sexual y reproductiva, así como realizar campañas de prevención contra el cáncer cérvico uterino y el cáncer de mama. Su gasto en 2023 fue de sólo 498 mdp, un recorte de 62% (806 mdp) frente a 2022 y su peor monto desde 2004.
Preocupa que dos instituciones enfocadas a combatir y prevenir el cáncer –Incan y el CNEGSR– tengan reducciones presupuestales. Este retroceso puede perjudicar la detección oportuna y la esperanza de sobrevivencia al cáncer en México. Esta reducción se relaciona claramente con la disminución de consultas para atender el cáncer de la mujer, como veremos más adelante.
Finalmente, se destacan recortes en el Hospital General Eduardo Liceaga, que gastó 5.3 mmdp, una reducción de 4% (226 mdp) frente a 2022; en el Hospital Juárez de México, con 2 mmdp, 14% (341 mdp) menos; en el Hospital Nacional de Pediatría, que erogó 2.5 mmdp, 6% (176 mdp) menos frente a 2022, y en el Hospital Nacional de Perinatología, que gastó 1.2 mmdp, 6% (79 mdp) menos.
Cierra Fonsabi en mínimos históricos
Con la desaparición del Insabi, el Fondo de Salud para el Bienestar (Fonsabi), que se encarga de financiar enfermedades de alto costo e infraestructura, cambió de propietario: el recién creado IMSS-Bienestar. Con la transición los usuarios salieron perdiendo, pues el fideicomiso cerró 2023 con un saldo de 45.9 mmdp, el peor monto al cierre de un año desde 2010.
El mayor saldo del Fonsabi de la última década fue de 132.3 mmdp (pesos reales de 2023), y se logró en diciembre de 2019, antes de que se consumara la desaparición del Seguro Popular. A partir de 2020 entraron en vigor modificaciones a la Ley General de Salud, y se aprobaron leyes de ingreso de la Federación, que permitieron sacar recursos de este fideicomiso para transferirlos a la Tesofe. Lo explicamos a detalle en nuestra investigación “El ocaso del Fonsabi”.
A partir de 2020, el Fonsabi fue cerrando cada año con cada vez menos recursos. En 2020 terminó con 123 mmdp; en 2021, con 105 mmdp; 2022, con 74.9 mmdp, y 2023 con 49.9 mmdp, 65% (86 mmdp) menos frente al máximo de 2019. Detrás de estas constantes reducciones se escondía un mecanismo de simulación del gasto a partir de grandes entradas y salidas de recursos.
De 2010 a 2018, las entradas de recursos al Fonsabi promediaron 6 mmdp trimestrales, y sus egresos 3.9 mmdp. Como los gastos eran menores a los ingresos, su saldo fue creciendo. De 2020, ya con el Insabi en operación, a 2022, las entradas al fideicomiso promediaron 15.3 mmdp, pero los egresos ascendieron a 26.5 mmdp, provocando una disminución constante de su saldo. La mayor parte de los egresos se debieron a transferencias a la Tesofe, como lo evidenciamos en nuestro análisis Anual en Salud de 2022.
Aunque el saldo del Fonsabi iba cayendo, hay que notar que al cierre de cada año se incrementaban las transferencias a él, para disimular subejercicios y dejar recursos suficientes para extraer al siguiente año. Esto cambió en 2023, pues las transferencias a fideicomisos disminuyeron súbitamente frente a lo observado de 2020 a 2022, lo cual no evitó que de todas formas la Secretaría de Hacienda extrajera recursos millonarios del fideicomiso.
En 2023 los gastos del Fonsabi (presumiblemente transferencias a la Tesofe, en su mayor parte) sumaron 56.2 mmdp, 36% por debajo de los 88 mmdp gastados en promedio de 2020 a 2022. Por su parte, los ingresos fueron sólo de 20.9 mmdp, 73% menores a los 77 mmdp promediados en las mismas fechas.
Para decirlo en términos llanos: entre 2020 y 2022 el Fonsabi sirvió de caja chica y mecanismo de simulación del gasto. En 2023 sólo sirvió de caja chica.
Las consultas médicas siguen sin repuntar
En el último año de operación, las consultas médicas otorgadas por el Insabi no estuvieron ni cerca de regresar a los niveles de cuando existía el Seguro Popular. Como explicamos en nuestro análisis al segundo trimestre de 2023, la caída en las consultas se relaciona estrechamente con el aumento de personas con carencia de acceso a la salud.
En 2023, el insabi otorgó 18.9 millones de consultas, 6.1% (1 millón) más que en 2022, pero se quedó 74% (53.7 millones) por debajo de lo observado en 2018. Lamentablemente no existen datos expeditos sobre la atención del IMSS-Bienestar, que nos permitan saber si el nuevo órgano descentralizado incrementó la atención para las personas sin seguridad social. Sólo sabemos que en el Quinto Informe de Gobierno se estimó una atención del programa IMSS-Bienestar del Ramo 19 en 2023 de 14.5 millones, 2% (300 mil) consultas menos que en 2022.
Por tipo de consulta, el Insabi otorgó 3.3 millones para casos de enfermedades transmisibles, 10% (296 mil) más que en 2022, pero 64% (5.9 millones) menos que en 2018. Para enfermedades crónico-degenerativas se dieron 4.8 millones de consultas, 19% (763 mil) más que en 2022, pero 62% (8 millones) más que en 2018. Las que simplemente no tuvieron un repunte fueron las consultas de prevención o para pacientes sanos, las cuales sumaron 3.1 millones, 11% (387 mil) menos que en 2022, o 85% (18.5 millones) menos que en 2018.
Las consultas de la Secretaría de Salud en su conjunto –Insabi más el resto de los centros y hospitales– tampoco tuvieron un repunte destacable. En 2023 se reportaron 51.5 millones de consultas, 4% (1.7 millones) más que en 2022, pero 46% (44 millones) menos que en 2018. Por tipo de consultas, las relacionadas con enfermedades transmisibles sumaron 9.1 millones, 12% (975 mil) más que en 2022, pero 17% (1.8 millones) menos que en 2018. Las consultas para atender enfermedades crónico-degenerativas sumaron 11.8 millones, 15% (1.5 millones) más que en 2022, pero 19% (2.7 millones) menos que en 2018. Finalmente, las consultas para gente sana o de prevención fueron de sólo 8.6 millones, 7% (667 mil) menos que en 2022 o 72% (22.2 millones) menos que en 2018.
Es preocupante la caída generalizada de las consultas de prevención, ya que se pierde la oportunidad de detectar enfermedades como el cáncer de forma oportuna, así como evitar el empeoramiento de las enfermedades existentes. El efecto a largo plazo de este déficit es el incremento de la carga para el sistema de salud.
Pasó algo similar con las consultas para tratar el cáncer de la mujer. Damos seguimiento especial a este tipo de consultas ya que son de los pocos datos sobre atención al cáncer que son revelados de forma oportuna. En 2023 se sumaron 158 mil consultas de este tipo, 56% (57 mil) más que en 2022, e incluso 56% (56 mil) más que en 2018, pero se mantuvieron 36% (89 mil) por debajo de lo logrado en 2016. Se registraron 140 mil consultas contra el cáncer cervicouterino, 10% (13 mil) más que en 2022, pero 42% (101 mil) menos que en 2018 o 59% (197 mil) menos que en 2016.
Es positiva la recuperación de las consultas para atender al cáncer de mama, con respecto del cierre del sexenio pasado, aunque aún falta mucho para recuperar los mejores niveles de atención. El problema de las consultas para el cáncer cervicouterino es aún más preocupante, porque no existen atisbos de una mejora sustancial.
Inversión y medicamentos: deterioro para no asegurados
En 2023 dos componentes principales del gasto en salud, inversión física y medicamentos, sufrieron reveses considerables para las personas sin seguridad social formal. La reducción en estas áreas evidencia que la caída en el gasto en salud de 2023 no fue inconsecuente.
En 2023 se identificó un gasto en medicamentos[2] de 122.2 mmdp, un incremento de 6% (7.1 mmdp) frente a 2022, o 24.8% (24.2 mmdp) más que en 2018. En general, el incremento del gasto en medicamentos es positivo, ya que ayuda a impulsar su compra y distribución, lo que a su vez puede reducir la probabilidad de desabasto. Sin embargo, otros factores, como problemas en la cadena de suministro, interrupciones en la producción, problemas logísticos o falta de materias primas, pueden contribuir al desabasto independientemente del nivel de gasto. Según el Quinto Informe de Gobierno, en 2022 el porcentaje de surtimiento completo de recetas fue del 65.6%, mientras que en 2018 fue de 69.9%. Aún no hay cifras disponibles para 2023.
Por otro lado, el incremento en general del gasto en medicamentos en 2023 se observa únicamente en aquellas dependencias que atienden a la población formal. En efecto, el principal crecimiento se dio en el IMSS, el cual gastó 19% (13.4 mmdp) más que en 2022. Por su parte, el ISSSTE registra un incremento de 6% (900 mdp) para llegar a 15.7 mmdp. Sin embargo, la Secretaría de Salud erogó 17.7 mmdp, un sustancial recorte de 25% (5.9 mmdp) frente a 2022. De nuevo, esta caída no fue compensada por los 61.9 mdp que el IMSS-Bienestar gastó en su primer año de operación.
Por lo que toca a la inversión en infraestructura en salud, el gasto total del Sector Público federal sufrió un retroceso, impulsado por recortes en la Secretaría de Salud. Al cierre del año la inversión física llegó a 24.8 mmdp. 11% (3 mmdp) menos que en 2022, aunque 20% (4.1 mmdp) más respecto del promedio del sexenio pasado.
Por dependencia, se destaca una inversión de 2.9 mmdp de parte de la Secretaría de Salud, 73.1% (8.1 mmdp) menos que en 2022, y su peor monto registrado en una década. El IMSS-Bienestar solamente reportó una inversión de 958 mdp, por lo que no hizo nada por compensar la caída de la SSA.
En el caso de las instituciones que atienden a la población asegurada, se reportó un incremento de la inversión, aunque insuficiente para compensar el retroceso de la SSA. El IMSS erogó 11.6 mmdp, un aumento de 45% (3.6 mmdp) frente a 2022, alcanzando su mayor nivel desde 2018. Por su parte, el ISSSTE invirtió 8.6 mmdp, 6% (489 mdp) más que en 2022, logrando su mayor nivel en una década.
En otras palabras: en 2023 se apostó por mejorar las capacidades de atención en salud, pero sólo para las personas aseguradas, lo que puede incrementar la brecha de acceso a la salud entre los ciudadanos en México.
[1] DOF. Decreto por el que se reforman, adicionan y derogan diversas disposiciones de la Ley General de Salud, para regular el Sistema de Salud para el Bienestar. https://www.dof.gob.mx/nota_detalle.php?codigo=5690282&fecha=29/05/2023#gsc.tab=0
[2] Para identificar el gasto en medicamentos consideramos tres partidas específicas del gasto: 1. Medicamentos, accesorios y suministros médicos 2. Materiales, accesorios y suministros de laboratorio y 3. Medicinas y productos farmacéuticos.